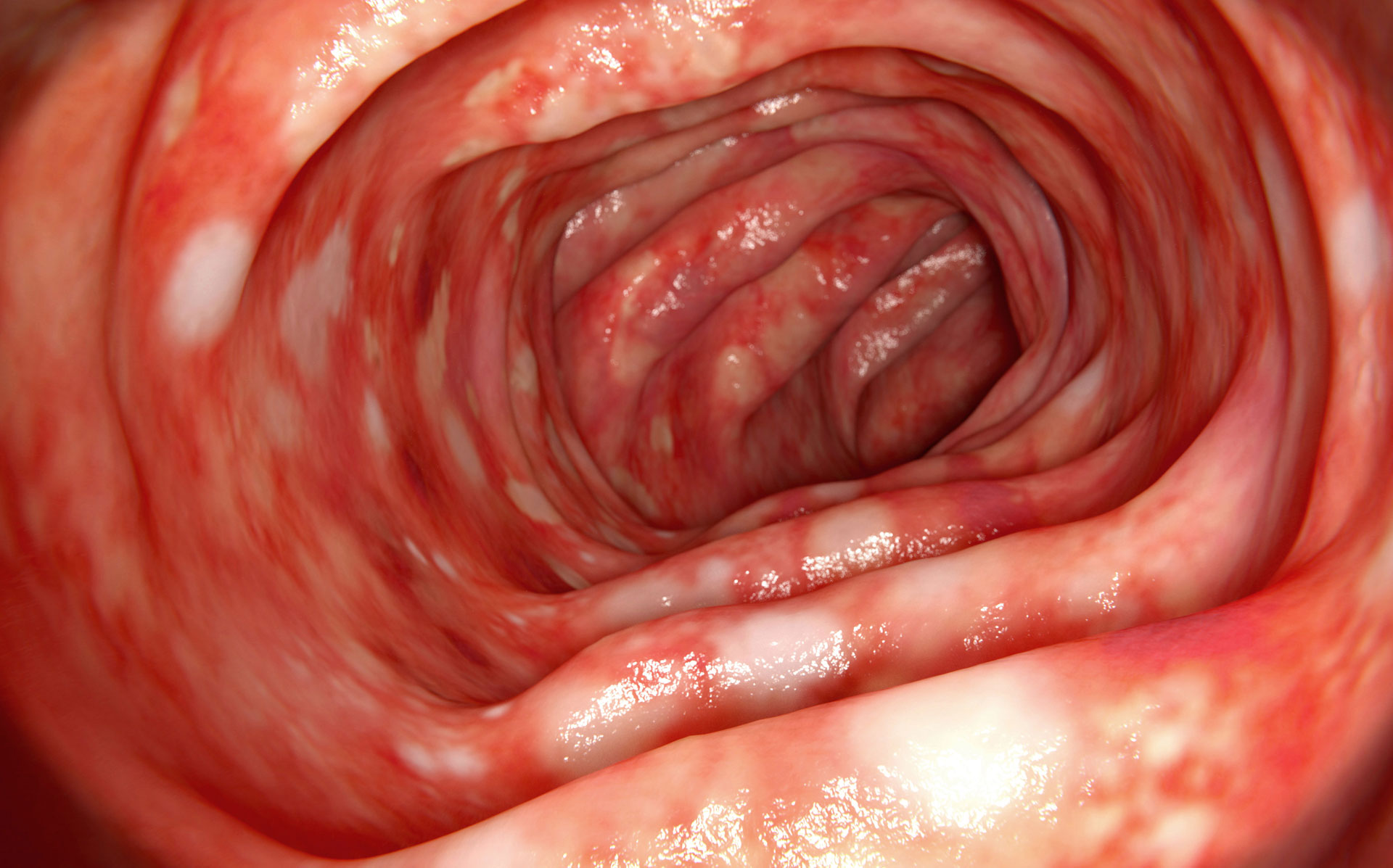
Chronisch entzündliche Darmerkrankungen
Mehr als 300.000 Menschen in Deutschland leiden an einer progressiven chronisch entzündlichen Darmerkrankung (CED), deren häufigste Vertreter Morbus Crohn (weltweit ca. 300 Fälle pro 100.000 Einwohner) und Colitis ulcerosa (weltweit 250 bis 500 Fälle pro 100.000 Einwohner) sind. Beide Erkrankungen zeigen chronische Entzündungen innerhalb des Verdauungstraktes, die zu Beschwerden wie Bauchschmerzen oder Durchfall führen und schwere Darmschädigungen nach sich ziehen können.
Hinter den klinischen Anzeichen Abdominalschmerzen, Krämpfe, Diarrhö und/oder Flatulenz können sich aber auch eine infektiöse Ursache, eine Tumorerkrankung oder ein nichtentzündliches Reizdarmsyndrom (Colon irritabile) verbergen. Ohne weitergehende Diagnostik ist eine eindeutige Zuordnung daher meist nicht möglich.
Zeiten mit schubweise verstärkten Beschwerden (Rezidiv) wechseln sich mit Phasen ab, in denen die Krankheit zur Ruhe kommt (Remission). Wie lange ein Schub anhält oder wie häufig er vorkommt, ist sehr unterschiedlich und kann nicht vorhergesagt werden. Bei beiden Krankheitsformen können auch Beschwerden außerhalb des Verdauungstraktes (Haut, Leber, Augen, Gelenke oder Knochen) auftreten. CED haben wahrscheinlich nicht nur eine einzelne Ursache, sie beruhen vielmehr auf einem multifaktoriellen Geschehen: Neben einer möglichen erblichen Veranlagung führen in der Regel weitere Faktoren (Störungen der Barrierefunktion der Darmwand [Leaky-Gut], Dysbiose des intestinalen Mikrobioms, intestinale Infektionen, Stress, Rauchen etc.) zum Ausbruch der Krankheit oder sorgen für die Chronifizierung der Entzündung.
Reizdarm oder entzündliche Darmerkrankung (CED)?
Calprotectin wird im Falle einer intestinalen Entzündung im Stuhl ausgeschieden. Mit der Bestimmung des fäkalen Calprotectins wird das Ausmaß der mit einer CED assoziierten Einwanderung von neutrophilen Granulozyten in das intestinale Lumen erfasst, wobei die Höhe der Messwerte mit dem Schweregrad der inflammatorischen Prozesse an der Darmschleimhaut korreliert. Der Nachweis von Calprotectin im Stuhl repräsentiert daher eine einfache nicht-invasive Analyse, mit der differenzialdiagnostisch nicht-entzündliche Reizdarmbeschwerden von floriden intestinalen Entzündungsprozessen, die zumeist mit morphologischen Veränderungen der Darmschleimhaut einhergehen, sicher abgegrenzt werden können. Die Calprotectin-Bestimmung erlaubt allerdings keine Aussagen über die Art der verursachenden Grunderkrankung (z. B. Morbus Crohn versus Colitis ulcerosa); zur eindeutigen Beurteilung und Diagnose müssen invasive bildgebende Verfahren herangezogen werden. Die Höhe der Calprotectin-Werte korreliert aber mit der endoskopisch sichtbaren Aktivität und der histopathologischen Einstufung bei CED, sodass insbesondere auch bei pädiatrischen Patienten der Einsatz endoskopischer Untersuchungen durch die Calprotectin-Messung reduziert werden kann.
Ebenso finden sich erhöhte EPX-Werte bei chronisch-entzündlichen Darmerkrankungen wie M. Crohn und Colitis ulcerosa. In wissenschaftlichen Studien zeigte sich eine klare Korrelation zwischen der Entzündungsaktivität bei Morbus Crohn und den EPX-Werten im Stuhl.
Calprotectin zeigt eine hohe Sensitivität beim Nachweis chronisch entzündlicher Darmerkrankungen, aber auch bei Polypen sowie kolorektaler Karzinome. Bei viral oder bakteriell bedingten Infektionen des Magen-Darm-Traktes lassen sich ebenfalls erhöhte Calprotectin-Konzentrationen im Stuhl nachweisen. Daher ist vor der weiteren diagnostischen Abklärung einer CED und bei entsprechender Klinik zunächst immer der Ausschluss einer infektiösen Ursache (z. B. Erregernachweis oder der Nachweis Erreger-spezifischer Antikörper) notwendig.